日本の医療は、患者の命を守るという使命感、そして「誰かの自己犠牲」によって維持されてきました。
しかし、その限界はすぐそこまで来ているように感じます。
2026年の労働基準法改正議論において、大きな柱となっているのが「勤務間インターバル」です。
「ただでさえ人手が足りないのに、これ以上ルールが増えたら現場が回らなくなる」
現場を預かる管理職の皆様からは、そんな悲鳴にも近い声が聞こえてきそうです。
しかし、この制度は決して現場を苦しめるためのものではありません。
むしろ、疲弊した組織を立て直し、職員と患者の安全を守るための仕組みとも言えます。
先日、医療介護求人サイト「ジョブメドレー」の取材を受け、勤務間インターバルを含む労基法改正が医療・福祉現場に与える影響についてお話しする機会をいただきました。
本記事では、その取材でお伝えしきれなかった現場課題を含め、この制度の全体像や現場がどう向き合うべきかのヒントを、元医療従事者の社労士視点で解説していきます。
▶ 取材記事:「これまでの働き方はもうできない?労働基準法改正がもたらす医療・福祉分野への影響」(ジョブメドレー)
勤務間インターバルとは何か?

今回の労基法改正論点の具体的な解説をする前に、まずは勤務間インターバルという制度の概要について整理しておきましょう。
医師の働き方改革で導入された「勤務間インターバル」
「勤務間インターバル」とは、「終業時刻から翌日の始業時刻までの間に、一定時間以上の休息時間を確保する」仕組みのことです。
これはつまり、私たちの「休息の質」の面まで確保しようとするものです。
2024年4月から施行された医師の働き方改革では、「良質かつ適切な医療を効率的に提供する体制の確保を推進するための医療法等の一部を改正する法律」に基づき、長時間労働となる医師に対して9時間(もしくは18時間)の勤務間インターバル確保が、適用水準に応じて義務化(または努力義務化)されました。
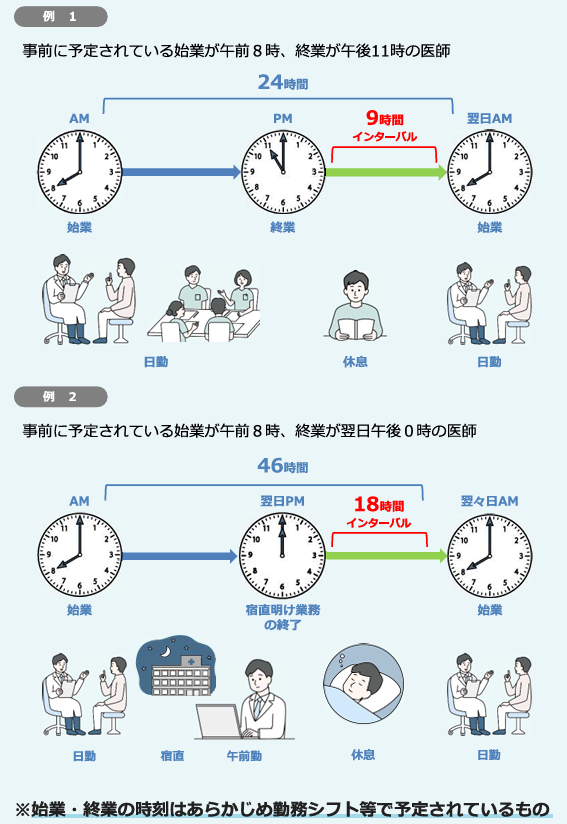
引用:医師の働き方改革(手続きガイド)「勤務間インターバル・代償休息について」
労基法改正議論にある「勤務間インターバル」
そして、今の労基法改正議論で注目されているのが、すべての労働者への適用です。
厚生労働省の「労働基準関係法制研究会」が2024年末にまとめた報告書(以下参照)では、勤務間インターバルの導入を「努力義務」からさらに一歩踏み込み、実効性を高める方向で議論が進んでいます。
「厚生労働省において、勤務間インターバル制度の導入・運用マニュアルを作成し、時間数や対象者等の設定に当たっての留意点を示しているものの、2023 年(令和5年)1月時点の導入企業割合は 6.0%にとどまっている。(中略)
このような現状を踏まえ、本研究会としては、抜本的な導入促進と、義務化を視野に入れつつ、法規制の強化について検討する必要があると考える。」
この報告書によると、今後の制度設計に向けて、主に以下の3つの観点から検討が進められています。
- ① インターバル時間の設定と柔軟性をどうするか
-
- 原則11時間を確保しつつ、職種に応じた適用除外や代替措置を労使で柔軟に決める。
- または、時間は11時間より短く設定し、その分例外を厳格に制限する。
- 全面施行までに経過措置(猶予期間)を設ける。
- ② インターバルが確保できなかった際の「代替措置」をどうするか
-
- 単なる事後の健康観察ではなく、「代償休暇」など労働から解放される措置が望ましい。
- 代替措置を利用できる回数には、労使協議で上限を設定することを検討。
- ③ 制度の義務化レベル(法的位置づけ)をどうするか
-
- 労働基準法による「強行的な義務化」から、労働時間等設定改善法による「設置義務」や「配慮義務」まで、複数の考え方が検討されている。
- 就業規則への記載義務化や、行政指導による普及促進も視野に入れる。
ポイントとして言えるのは、いずれの案においても一律の強制ではなく、医療機関を含む多くの企業が導入しやすいよう、段階的に実効性を高めていく形が目指されているということです。
2026年の通常国会への法案提出は見送られましたが、これは議論を「中止」することではなく、あくまでも「猶予」に過ぎません。
国が示す方針は明確です。
勤務間インターバルの導入・運用は、医療機関にとっても避けて通れない課題となっているのです。
なぜ勤務間インターバルが「現場で機能しない」と感じられるのか

それでは、なぜ医療現場でこの制度がこれほどまでに議論を呼ぶのかについて考えていきます。
「守れない制度」ではなく「今の前提では難しい制度」だから
多くの医療機関では、夜勤や宿直、オンコールを含めて、誰かが少し無理をすることで全体が回る構造が長年続いてきました。
特定の職員に負担が集中しているケースも珍しくありません。
それでも、患者対応を拒むことができない以上、その負担を当たり前なものとして定着させてきた背景があります。
そうした前提に対して、
「休息を確保したうえで、業務の組み立てやシフト調整ができるのか」
を医療現場の問いかけるのが、この「勤務間インターバル」という制度です。
そのため、現場から見ると、今まで暗黙の了解で許されてきた運用が通用しなくなったと感じてしまいます。
問題は「制度が厳しい」というより、すでに余裕のない医療現場の体制下に、休息を前提とした運用義務が重なる点にあると考えます。
夜勤・宿直・日勤が連なる医療特有の勤務構造だから
医療現場が勤務間インターバルの影響を受けやすい理由の一つに、勤務形態の特殊性があります。
一般企業と異なり、医療現場では、
- 夜勤明けに日勤が続く
- 宿直明けに通常勤務へ入る
- オンコール対応で休息が途切れる
というように、勤務と勤務の境界が曖昧になりやすいといった実情があります。
現状のまま勤務間インターバルを確保しようとすると、「翌日のシフトに入れない人」が発生します。
その穴を埋めるのは、結局のところ、自院にいる別の誰かです。
結果、制度を守ろうとすればするほど、現場の負担が別の形で増えてしまう状況が生まれます。
ここで注意したいのは、この問題を個人の努力や精神論で解決しようとすると、かえって歪みが大きくなることです。
無理をする職員ほど表に出にくく、結果として「記録に表れない労働」が増えやすくなるのは、想像に難くありません。
勤務間インターバルが医療現場で「現実的ではない」と感じられる背景には、制度と現場の間にあるこの構造的なズレにあります。
「記録に表れない労働」が増えると、何が起きるのか

制度を導入する際に、最も警戒しなければならないことは、ルールを守るために実態を隠して、「記録に表れない労働」を生むことです。
いわゆる「隠れ残業」と呼ばれるものです。これにどう向き合うかが組織の課題となります。
「制度を守るための隠れ残業」という矛盾
真面目な職員ほど、「11時間のインターバルを守らなければならない」というルールが、自分に対するプレッシャーになります。
その結果、何が起きるでしょうか。
「始業打刻の前に、こっそり準備を済ませておこう」
「インターバルを確保したことにして、記録上だけ出勤時間を遅らせよう」
表向きの勤務表や制度は維持しつつ、実際の運用で帳尻を合わせる。
こうした記録に残らない早出・残業が、各現場で常態化するリスクが発生します。
経営層が「ルールだから守るように」と数字だけを追いかけると、現場は数字の帳尻合わせを始めます。
経営を揺るがす「未払残業代」と「労災認定」
- 突然、職員から未払残業の申告があった
- 突然、労基署の調査が入った
- 複数職員のメンタル不調や過労が問題化した
これらは、経営層にとって極めて深刻なリスクとなります。
記録上はインターバルが守られていても、実際には働いていたという証拠(PCのログイン履歴、防犯カメラの映像など)が後から出てきた場合、多額の未払残業代請求に発展しかねません。
万が一その職員が過労による健康被害を訴えた際、実態とは異なる記録を作成させていた事実が、組織の社会的信用を揺るがします。
現場の疲弊は、静かに進行する
法的リスクと同等に深刻なのは、現場の疲弊が見えにくい形で進行する点です。
無理をしている職員ほど、「大丈夫です」と言います。周囲も、それを前提にシフトを組むようになります。
結果として、限界に達するまで、問題が表に出にくくなります。
こうした状態が続くと、
- 突然の離職
- 長期の休職
- 現場の士気低下
といった形で、ある日まとめて表面化します。
そこで初めて、実はずっと無理をさせていた、という事実に気づくのです。
最も重要なのは「実態を把握する」こと
表向きはルール通りに見せながら、実際には現場の調整で成り立たせる状態は、制度の趣旨と逆行します。
本来、勤務間インターバルは、職員の健康確保と持続可能な勤務体制を目的とするものです。
制度対応を進めるうえで重要なのは、「守れているように見せるにはどうしたらいいか」ではなく、後にも先にもまずは「実態を把握する」ことです。
管理職が今日からできる現実的な対応

勤務間インターバル制度の導入には、法改正を待つ必要はありません。
医療機関の経営層や管理職の皆様が、今日から始められることがあります。
① いきなり制度対応を完成させようとしない
新たな制度の導入に直面すると、管理者としては
「どう制度化するか」
「どこまで整えればよいのか」
と考えてしまいがちですが、最初から完成形を目指す必要はありません。
むしろ、完璧を求めるほど、現場との乖離が大きくなり、対応が進まなくなる可能性があります。
現実的な第一歩は、「今、何が起きているのか」を把握することです。
- 勤務表
- 宿日直表
- オンコール表
これらを並べて眺めるだけでも、特定の職員や職種に負担が集中していないか、どこに調整を入れられるかが見えてくるはずです。
制度対応しようとする前に、まず現場がどうなっているのか、可視化することが重要です。
② 現場の声を吸い上げる
現状の問題点を可視化するためには、現場スタッフの声の吸い上げも不可欠です。
一方的にルールを作って押し付けるのではなく、現場の不都合を「聴く」ことから始める意識が重要です。
「今のシフトで、一番きついと感じるのはどこ?」
「もし1時間の余裕があったら、何が変わる?」
こうした対話を通じて、現場のスタッフと一緒にルールを作っていくプロセスそのものが、組織の心理的安全性を高め、実効性の高い制度づくりにつながります。

③ “暗黙のルール”を言語化する
多くの医療機関では、制度として明文化されていないグレーな運用が日常的に行われ、それが機能しています。
現場の声を吸い上げていくと、それがわかります。
「宿直明けは原則休みのルールだが、忙しい日は出てもらう」
「オンコール対応が多かった場合でも、現場判断でうまくやり繰りする」
こうした運用は、柔軟性という意味ではメリットもありますが、「記録に残らない労働」を生みやすい側面があります。
管理者としてまず行いたいのは、こうした“暗黙のルール”を否定することではなく、言語化することです。
言語化して初めて、
- それは制度として成立しているのか
- 誰にどの程度の負担がかかっているのか
を検討できるようになり、その先にある「見直し」につなげることができます。
④ デジタル化とタスクシフトの活用
インターバル時間を捻出するためには、既存の業務を減らすことを考えなければなりません。
- ITツールの導入による無駄な事務作業の削減
- 看護師から事務職などへのタスク・シフト
長年医療現場を経験してきた筆者から言うと、現場が当たり前と思って進めていることの中には、必ず見直せる「隙間」があるものです。
「本来やらなくてもいい仕事」を削ることや整理する勇気を持つことが、今の医療現場には必要です。
⑤ すべてを是正しようとしない
勤務間インターバル対応というと、「すべての勤務に適用しなければならないのでは」というプレッシャーを感じてしまうのではないでしょうか。
しかし現実には、影響の大きい部分から順に手を付ける方が、結果的に現場の混乱を抑えられると考えます。
例えば、
- 特定の診療科だけ宿直明け勤務が常態化している
- オンコール対応が多い職員が固定化している
こうした“歪みの大きい部分”は、職員の負担も分かりやすく、改善の効果も見えやすいポイントです。
最初から「全職員一律11時間」を目指す必要はありません。
まずは「9時間」からスタートする、あるいは比較的調整がつきやすい部署から先行導入するなど、「スモールスタート」を検討しましょう。
全体を一度に変えようとせず、「まずはここから調整していく」というポイントを決めることが、現実的な進め方になります。
⑥ 「代償休息」を含めた柔軟なルール設計
ここまで読み進めてきた皆さまが感じていること。
「理想はわかるが、急患や欠員が出たら11時間の確保なんて物理的に不可能だ」
病院勤務時代の筆者もそう感じていたと思います。ルールをガチガチに考えてしまうと、既存の人員でシフトを回すのは極めて困難になります。
だからこそ、どうしても規定のインターバルが確保できなかった場合に備え、あらかじめ「代償(埋め合わせ)」のルールを決めておくことが大事です。
- 例1)翌日のスライド勤務
-
休息が足りなかった分、翌日の始業時間を後ろ倒しにする。
- 例2)時間単位の休暇付与
-
足りなかった休息時間を、後日「時間休」として付与する。
- 例3)半日休の組み合わせ
-
連続した休息が取れるよう、シフトを調整する。
そもそもシフト調整は、職員の心身の回復を目的とするものです。
「代償休息をいつ取らせるか」を現場リーダーが判断できる権限と基準を持つことが、ルールの形骸化を防ぐ鍵となります。
なお、勤務間インターバル導入の際に検討すべき課題として、「つながらない権利」への対応があります。以下の記事で詳しく解説していますので、併せてご参考ください。

「休息の質の確保」という安全配慮義務の視点

ここからは、勤務間インターバルの導入を検討する前に、医療機関の管理者が持つべき視点を解説します。
まず、この制度の導入を検討する際、どうしても「労働時間の短縮=業務の停滞」というネガティブな側面ばかり考えてしまいがちになります。
しかしここでは、視点を「職員の健康管理」から「リスクマネジメント」へと切り替えることが大事になると考えます。
疲労と医療事故の相関関係
睡眠不足が脳に与える影響は、国内外で科学的に証明されています。
どのような影響が考えられるのか、過労死等防止調査研究センターのサイトからいくつか事例を紹介しましょう。
- 勤務間インターバルが短いほど、睡眠時間が短く、睡眠の質も悪い。
- 勤務間インターバルが11時間未満になると、睡眠時間が6時間未満となる。(6時間未満の睡眠は、健康問題などから推奨されない)
- 短い勤務間インターバルがその後の長期の病気欠勤と関連する。
- 国外の先行研究では、11時間未満の短い勤務間インターバルが短期の病気欠勤と関連する。
引用:
また、海外の研究結果から、以下の内容が報告されています。
17時間以上連続して起きている状態では、作業パフォーマンスが血中アルコール濃度0.05%相当まで低下しうる。
これは、朝8時に起床した人が深夜1時前後まで勤務を続ける状況に近く、疲労が蓄積した状態では、普段どおりの注意力や判断力を期待しにくいことを示しています。
医療現場では、このような状態で点滴の準備、与薬の確認、急変時の判断、検査結果の見落とし防止など、職員のわずかな認知の揺らぎが患者の命に直結する業務が少なくありません。
つまり、勤務中の疲労対策は「個人の注意力」の問題ではなく、事故を未然に防ぐための組織的な安全管理として捉える必要があります。
勤務間インターバルの確保は、単に休息時間を増やすための施策ではなく、連続勤務によって低下した判断力を回復させ、次の勤務の安全性を担保するための「休息の質」を高める具体的な対策なのです。
職員を守ることが、患者を守ることにつながる
病院経営において、もっとも避けなければならないのは、重大な医療過誤による訴訟リスクです。
もし、深刻な事故が起きたとき、その職員がインターバルも取れずに連続勤務をしていた事実が判明したらどうなるでしょうか。
裁判所は「組織としての安全配慮義務を怠った」と判断する可能性が極めて高いと言えます。
「安全配慮義務」とは、使用者が事故を防止したり労働者の生命・身体に危険が及ばないように配慮する義務のことを言います。
インターバルという「休息の質」を担保することは、巡り巡って患者の安全を守り、ひいては組織の存続を守ることにつながります。
医療機関の管理者に求められるのは、現場の善意や使命感に頼るのではなく、勤務間インターバルを確保した疲労が蓄積しにくい勤務体制へと見直すことだと考えます。
以下の記事では、安全配慮義務違反を避けるための実務対応について詳しく解説しています。

「選ばれる組織」としての採用ブランディングの視点

勤務間インターバルへの対応は、法令遵守やリスク管理の話に見えますが、実際には採用や定着のしやすさにも直結します。
なぜなら、今の労働市場、特に若手世代の価値観が劇的に変化しているからです。
若手スタッフは「休み」をどう見ているか
今の若手スタッフは、仕事への意欲がないわけではありません。
ただ、「自分や大切な人の時間を削ってまで尽くすこと」を美徳とは考えません。むしろ「自己管理ができない、古い体質の組織」としてシビアに評価します。
若手スタッフにとって、勤務間インターバルが守られていることは、「うちの病院は職員を大切に扱っているかどうか」を測る、何よりの指標になります。
「実際に運用されている」ことが重要
自院の職員も若手求職者も、「制度があるか」と同時に、「現場でどう運用されているか」を見ています。
求人票や就職説明会で、勤務間インターバルや休息確保について触れていても、実態が伴っていなければ、いずれ違和感として伝わります。
すべてを完璧に整備できていなくても、「課題を把握し、点検を続けている組織」は評価されるはずです。
- 無理が生じやすい勤務を把握している
- 一定の基準を設け、判断を現場任せにしていない
- 問題があれば見直す姿勢を持っている
こうした姿勢は、内部の安心感につながるだけでなく、外部に対しても「持続可能な医療機関」というメッセージになります。
「インターバル確保」がもたらす離職率低下の経済的メリット
一人の離職者が生じることで、採用コスト、教育コスト、そして残されたスタッフの負担増など、多額の損失が出ると言われています。
「インターバル11時間」という姿勢を打ち出すことは、単なる福利厚生ではなく、スタッフが心身ともに健康で長く働き続けられる職場環境への投資と考えられます。
「当院はあなたの心身のメンテナンスを最優先します」
こう胸を張って言えることが、結果として強力な採用ブランディングとなり、離職という最大のコストを抑える鍵となるでしょう。
勤務間インターバル対応は、単なる制度改正への防御策ではありません。人材を確保し、長く働いてもらうための基盤づくりでもあります。
まとめ|完璧な制度対応より「点検できる組織」へ

勤務間インターバル制度への対応は、決して「やらされ仕事」として考えるべきではありません。
これまでの医療現場は、あまりにも個人の責任感に甘えすぎていたように感じます。
そして、その限界がそこまで来ているからこそ、今回の法改正の議論が起きているのです。
筆者の病院勤務時代、勤務間インターバル制度の導入など極めて困難と考えていました。
しかし、社労士となった今、医療現場の限界を回避する答えの一つがこの「インターバル」にあると考えます。
職員がいきいきと働く職場でなければ、患者に質の高い医療を提供することはできません。
持続可能な医療機関への転換点として、この勤務間インターバル制度を前向きに捉えてみませんか。
以下、チェックリストを設けましたので、自院の現状把握にお役立てください。
【チェックリスト】勤務間インターバル対応前に点検しておきたいポイント
① 勤務実態の把握に関するチェック
- ☐ 夜勤・宿直・日勤が連続する勤務が常態化している職種・部署がある
- ☐ 宿直明けでも、事実上そのまま通常勤務に入ることが多い
- ☐ オンコール対応の有無が、勤務表や勤怠記録では分かりにくい
- ☐ 「忙しい日は仕方ない」という判断が、個人に委ねられている
② 宿日直・オンコール運用に関するチェック
- ☐ 宿日直が「軽度業務」とされているが、実態として患者対応の頻度が高い
- ☐ オンコール対応後の翌日の扱いが明文化されていない
- ☐ 特定の職員やベテラン層に、宿日直・オンコールが集中している
- ☐ 運用を見直したのが「かなり前」または「記憶にない」
③ 記録と実態のズレに関するチェック
- ☐ 始業前・終業後の対応が、記録に残らないことがある
- ☐ オンコール対応時間の申告基準が曖昧
- ☐ 勤務間の休息が実際に確保できているか、検証したことがない
- ☐ 問題が起きるまで、実態が見えにくい構造になっている
④ 管理体制・判断基準に関するチェック
- ☐ 「今日は出る/出ない」の判断を現場や本人に任せている
- ☐ 宿直明け勤務の可否を判断する明確な基準がない
- ☐ 勤務調整に関する相談先が、人によって違う
- ☐ 記録に残らない調整を、管理側が把握しきれていない
⑤ 採用・定着への影響に関するチェック
- ☐ 新人や中堅が、宿日直・オンコールを理由に負担を感じている
- ☐ 「ここは無理が多い」という認識が、現場で共有されている
- ☐ 離職理由として、「勤務負担」が後から挙がることがある
- ☐ 求職者に対して、運用実態をどう説明するか整理できていない
すべてを一度に変える必要はありません。
勤務間インターバル対応は、制度づくりの前に「点検できる状態」を作ることから始まります。
労働基準法改正の全体像と、医療機関が今から着手すべき組織づくりについては、以下の記事で整理しています。

よくある質問(FAQ)

医療現場でも勤務間インターバルは必ず導入しなければいけませんか?
一律に同じ形で導入しなければならないわけではありませんが、今後は対応状況や休息確保の実態が問われやすくなるテーマです。
形式よりも、実態として無理のない勤務になっているかが重要になります。
宿日直やオンコールがある場合、勤務間インターバルはどう考えればいいですか?
制度上の整理と、実際の業務負荷は分けて考える必要があります。
軽度業務として扱われていても、休息が奪われていないか、翌日の勤務に影響が出ていないかを確認することが不可欠です。
「記録に表れない労働」があると、どのような問題が起きやすいですか?
労務管理上のリスクだけでなく、現場の疲弊が見えにくくなる点が問題です。
問題が表面化したときには、すでに調整が難しい状態になっていることも少なくありません。
勤務間インターバル対応として、管理者が今すぐできることは何ですか?
制度を整える前に、まず宿日直やオンコール、勤務表を並べて見て、どこに無理が集中しているかを把握することが現実的な第一歩になります。






